Therapie
Allgemein
Ist die Diagnose Normaldruckhydrocephalus gestellt, muss der Patient einem Neurochirurgen vorgestellt werden.
Obwohl es immer Bemühungen gab alternative Therapiemöglichkeiten zur Ventilimplantation zu finden, beispielsweise durch die Behandlung mit Medikamenten oder in jüngster Zeit auch durch minimalinvasive chirurgische Eingriffe, gibt es bis heute keine erfolgreiche Alternative zur Implantation eines Ableitungssystems („Shunt“).
Videovortrag
-
Prof. Dr. med. Uwe Kehler, Hamburg
Bildgebung, liquordynamische Diagnostik und Behandlung
Shuntoperation
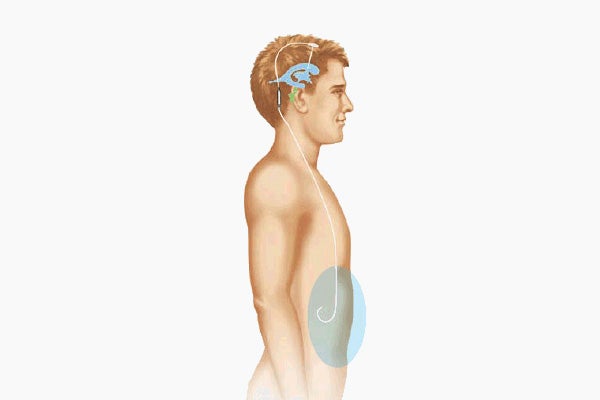
Die Therapie der Wahl ist in den meisten Fällen die operative Anlage eines Shuntsystems. Dabei wird ein Ableitungssystem implantiert, dass das überschüssige Hirnwasser in eine andere Körperhöhle, zumeist den Bauchraum – ableitet. Das überschüssige Hirnwasser wird in diesem Bereich problemlos vom Körper absorbiert.
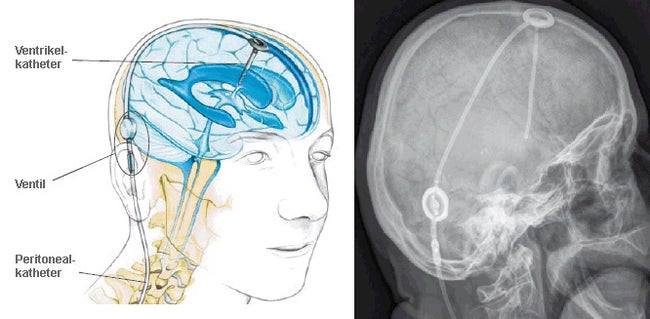
Ein Ableitungssystem besteht aus einem Ventrikelkatheter, zumeist einem Reservoir, einem Hydrocephalusventil und einem ableitenden Katheter.
Die ventriculo-peritoneale Ableitung wird weltweit am häufigsten gewählt und das hat gute Gründe:
Zum Einen ist die Operationstechnik vergleichsweise einfach. Das verkürzt die Operationszeit und verringert das Risiko von Infektionen. Zum Anderen kann die freie Bauchhöhle viel Hirnwasser aufnehmen und eignet sich somit besonders gut als Ableitungsraum. Nur in Sonderfällen kommt eine ventrikulo-atriale oder lumbal-peritoneale Ableitung in Betracht.
Risiken und Erfolgsaussichten
Eine Shuntoperation birgt nur sehr geringe Risiken. Sie ist ein verhältnismäßig kleiner Eingriff von ca. einer Stunde. Narkose- und operative Risiken sind im Vergleich mit einer Hirntumoroperation relativ gering einzuschätzen. Die Operation findet immer in Vollnarkose statt und bringt die üblichen damit einhergehenden Risiken mit sich. Bei der Entscheidung für oder gegen eine Operation ist deshalb immer die Wahrscheinlichkeit einer klinischen Besserung abzuwägen. Grundsätzlich gilt hier wie bei jeder Operation, dass das Risiko mit zunehmendem Alter und einer wachsenden Anzahl von relevanten Nebenerkrankungen ansteigt.
Indikationen gegen eine Operationen sind Blutgerinnungsstörungen und die Einnahme von Medikamenten, die Infarkte oder Thrombosen vermeiden sollen bzw. blutgerinnungshemmende Medikamente.
Ganz entscheidend für den Erfolg einer Shuntoperation ist die Vorgeschichte und der Grad der Ausprägung eines NPH. Leider wurde und wird dieses Krankheitsbild immer noch oft sehr spät erkannt. Wenn ein Patient schon über Monate oder sogar Jahre die Symptome eines NPH zeigt, bettlägerig, stark dement und inkontinent geworden ist, kann auch eine optimal verlaufende Shuntoperation keine befriedigende Verbesserung der Lebensqualität ausrichten. Zu viel Hirngewebe ist über einen zu langen Zeitraum irreversibel beschädigt worden.
Umso wichtiger ist es, dass das Krankheitsbild des NPH frühzeitig erkannt und behandelt wird. NPH-Patienten mit einer frühezeitigen Diagnose und einer raschen Anschlussbehandlung können in ein beschwerdefreies und normales Leben zurückkehren. Ohne Kopfschmerz. Ohne Inkontinenz. Ohne Schwindel. Dafür mit einem wachen Geist und leichten Füßen.
Die allgemeinen Besserungsraten nach Shuntimplantationen liegen im Durchschnitt bei ca. 60%. Am eindrucksvollsten bessert sich die Gangstörung, aber auch die vorher leichten dementiellen Erscheinungen und die Harninkontinenz gehen zurück.
Shunttechnologie
Das Shuntsystem
Ein Shuntsystem besteht in der Regel aus einem Ventrikelkatheter, dem Ventil und einem Peritonealkatheter. Der behandelnde Arzt kann zusätzlich ein Reservoir integrieren, das es ihm in der Folgetherapie ermöglicht, in das System aktiv einzugreifen.
Das Ventil selbst ist das Herzstück eines Shuntsystems und reguliert den Hirninnendruck. Viele Neurochirurgen nutzen darüber hinaus die Empfehlung der Hersteller, diesem System zusätzlich noch ein Reservoir hinzuzufügen, um postoperativ unterschiedlichsten Einfluss auf das System nehmen zu können.
So bieten Reservoire die Möglichkeit, den Hirninnendruck zu messen, Medikamente zu injizieren, Hirnwasser zu entnehmen oder eine Ventilkontrolle durchzuführen.
Das Ventil
Abhängig vom Krankheitsbild und dem Grad der Störung wählt der Neurochirurg das passende Ventilsystem aus. Faktoren wie die individuelle Mobilität, Körpergröße und das Gewicht spielen hierbei eine entscheidende Rolle. Es gibt heute über 130 unterschiedliche Ventile mit insgesamt über 450 verschiedenen Druckstufen auf dem Markt, die sich jedoch sehr gut in drei Typengruppen differenzieren lassen:
- Ventile mit festem Öffnungsdruck
- Ventile mit verstellbarem Öffnungsdruck
- Gravitationsventile
Technologieführend sind die Gravitationsventile, die ihren Öffnungsdruck in Ahängigkeit von der Körperposition verändern können und so einen gesunden Hirndruck in jeder Körperlage ermöglichen. Menschen stehen, gehen, sitzen und liegen. Besonders bei NPH-Patienten kann sich die Mobilität nach der Implantation eines Ableitungssystems ändern.
Um auf sich verändernde Randbedingungen einzugehen, können verstellbare Gravitationsventile implantiert werden. Diese Ventile erlauben es dem Arzt, den Öffnungsdruck für die liegende und die stehende Körperposition nach der Operation zu verändern. Besonders die Verstellbarkeit für die stehende Position scheint für Normaldruckhydrocephalus-Patienten besonders wichtig. Da die Patienten oftmals ein Ventil im fortgeschrittenen Lebensalter erhalten, ändern sich die Lebensumstände in wenigen Jahren häufig sehr schnell. Aktivität und Mobilität sind aber entscheidende Kriterien für die richtige Druckstufenwahl in der stehenden Körperposition.
Seit 2008 ist das erste Gravitationsventil erhältlich, das eine Verstellung der Druckstufe auch für die aufrechte Körperposition erlaubt.
Mit Hilfe speziell entwickelter Instrumente kann der Öffnungsdruck schmerzfrei durch die Haut gemessen und verstellt werden. Eine Kontrolle mittels Röntgenbild entfällt. Darüber hinaus sind die neuesten verstellbaren Gravitationsventile mit einer mechanischen Bremse ausgestattet. Die Gefahr einer Spontanverstellung durch Magnetfelder, auch bei MRT-Untersuchungen, besteht daher nicht.
Die Chance, heute mit der Diagnose Normaldruckhydrocephalus zu einem nahezu normalen Leben zurückzukehren, ist in den letzten zehn Jahren durch die unablässige Weiterentwicklung in der Ventiltechnologie, durch die stetige Zusammenarbeit der behandelnden Ärzte weltweit mit den Entwicklern deutlich angestiegen.
Websites
Christoph Miethke GmbH & Co. KG
Entwickelt seit 1992 neurochirurgische Implantate zur Therapie des Hydrocephalus.
B. Braun Hydrocephalus Shunts
Erfahren Sie mehr über die weltweit neueste Shunttechnologie.
Nachsorge
Eine Shuntoperation ist eine risikoarme und kurze Operation. Dennoch ist die Nachsorge von großer Bedeutung.
Speziell bei einer ventriculo-peritonealen Ableitung wird am Tag der Operation noch eine Nahrungskarenz eingehalten. Bereits am nächsten Tag darf der Patient essen und trinken und er sollte unter krankengymnastischer Anleitung mobilisiert werden. In den Folgetagen wird in der Regel der Hirnkatheter und die Weite der Hirnkammern mittels einer computertomographischen Untersuchung kontrolliert. Nach vier bis sieben Tagen kann der Patient in unkomplizierten Fällen bereits entlassen werden, manchmal auch früher.
Maßgeblich für eine erfolgreiche Nachsorge ist der regelmäßige Patientenkontakt. Er fördert das Verständnis für das Krankheitsbild und die Aufmerksamkeit des Patienten und seiner Familie im Alltag. All das hilft, um mögliche Folgerisiken frühzeitig zu erkennen und richtig zu behandeln.
Folgerisiken
Es sollten jährliche Kontrollen der klinischen Symptome und CT-Verlaufsuntersuchungen folgen. Postoperative Komplikationen sind z.B. Überdrainage mit subduralen Blutungen oder Schlitzventrikelbildung. Etwa die Hälfte dieser Blutungen bildet sich spontan zurück, die andere Hälfte muss behandelt oder operativ entlastet werden. Diese Komplikationen können vor allem durch die Implantation von Gravitationsventilen oder besser noch postoperativ verstellbaren Gravitationsventilen vermieden werden.
Andere Folgerisiken sind Shuntinsuffizienzen, z.B. durch die Verstopfung der Katheter oder einzelner Elemente des Shuntsystems.
Auftretendes Fieber in den ersten Wochen nach der Operation sollte unbedingt ernst genommen und zu einer Wiedervorstellung in der Klinik führen. Grund hierfür könnte eine Infektion des Abeitungssystems sein.
Weitere Folgerisiken:
- Dislokation des Katheters
- Hirnhautentzündung
- Bauchfellentzündung
- Eiteransammlungen im Gewebe
- Hautirritationen
Mögliche Risiken, Nebenerscheinungen, Aufklärung über Verstellbarkeit und Instrumente/ Möglichkeiten der Verstellung für Patienten, Symptomerkennung, ideale Kooperation zwischen Hausarzt und Klinik in der Nachsorge.
Weitere Informationen
Klinikfinder
Sie suchen Kliniken in Ihrer Umgebung
Bitte senden Sie uns Ihre Adresse mit PLZ und wir informieren Sie schnellstmöglich über Kliniken in Ihrem Umkreis.